乳腺外科
診療科の概要
当科では良性悪性を問わず乳腺の疾患に対応しています。良性疾患では良性腫瘍や炎症による疾患、男性にみられる「女性化乳房」などの診療を行っています。
乳がんでは検診、診断から手術・薬剤・による初期治療*、再発時の治療や緩和ケアまで、長い期間、多岐にわたる診療が行なわれます。一口に乳がんといっても、患者さんの病状や生活背景は十人十色で、患者さんそれぞれの個別性に配慮した対応が必要です。
昨今、乳腺の診療は検査、手術、薬剤などのあらゆる領域で複雑化・専門化が日に月に進んでいます。西北五地域の皆様に専門性の高い乳腺診療をお届けすることが、私たちの務めと考えています。
当科の診療は多くのすぐれたスタッフ(同僚医師、看護師、薬剤師、放射線技師、リハビリ技師、臨床検査技師、臨床工学技師、管理栄養士、医療事務)とともに行われています。お一人で抱えこまず、どうぞご相談ください。
*初期治療:乳がんと診断され他の臓器に転移のない患者さんが、治癒を目指して受ける一連の治療の流れ
乳がんの背景
現在わが国では年間10万人近くの方が乳がんと診断され、女性ががんになる人数(罹患数)では乳がんが第1位です。最新の統計では、日本人女性の9人に1人が生涯のうちに乳がんになると報告されています。決して他人事ではない、身近な病気と言えるのではないでしょうか。
わが国の乳がんの特徴として、ほかのがんに比べ発症の年齢が低く、40歳代から50歳代60歳代といった、家庭や社会の中心となっている世代の患者さんが多いことがあげられます。
最近では著名人が乳がんになった体験を自ら公表することもあり、他のがんに比べると、乳がんは社会的にも関心の高い疾患と言えるのではないでしょうか。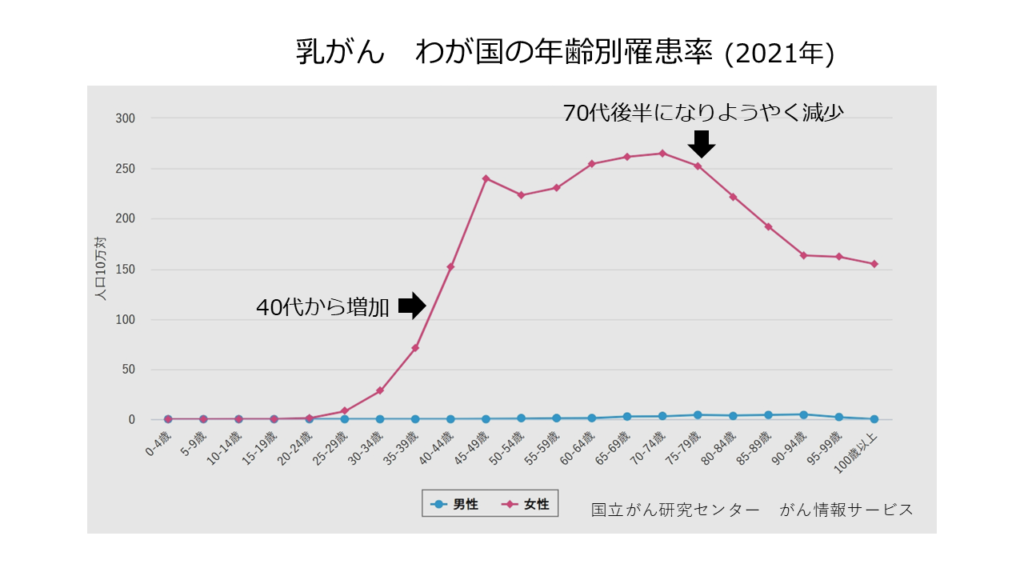
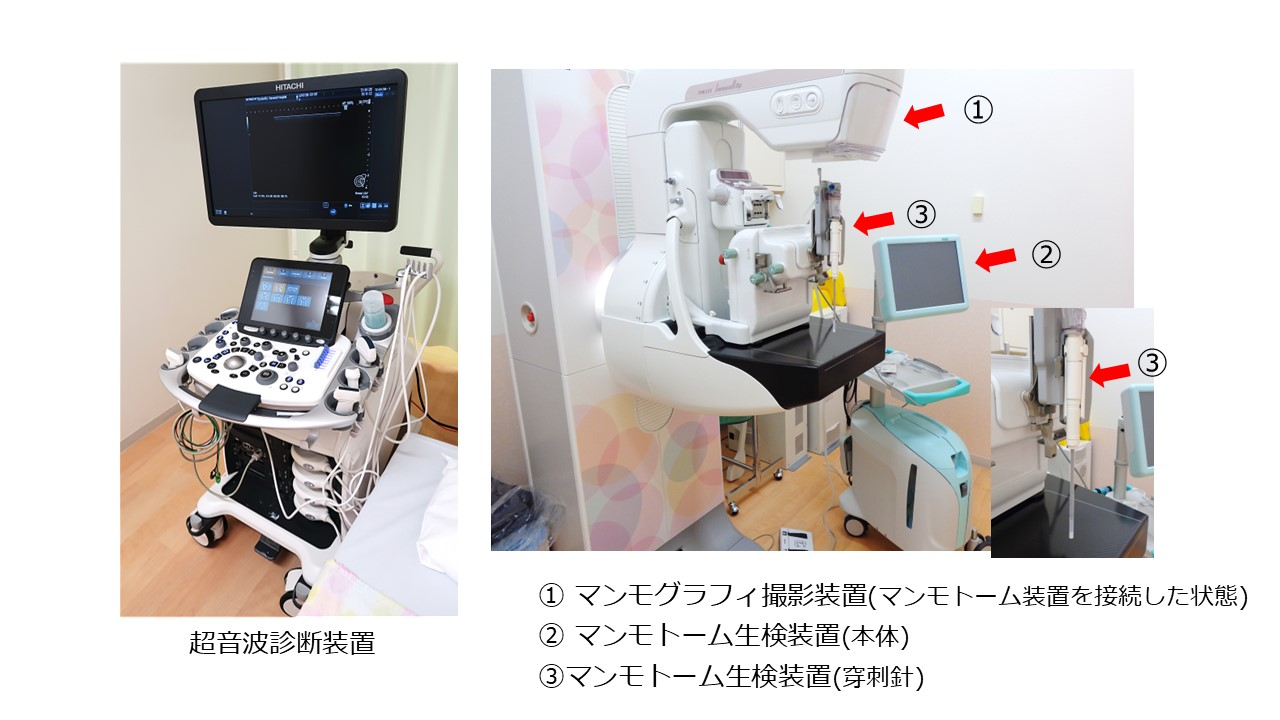
画像診断と穿刺検査
乳がんの画像診断はマンモグラフィと超音波検査が中心です。マンモグラフィは乳房を挟んで撮影するレントゲン検査で、客観性にすぐれ乳がん検診でも広く行われています。超音波診断装置は外来診察室に常備されており、必要な時はすぐに検査を行うことができます。被ばくの心配がなく、必要に応じて繰り返し検査することが可能です。
腫瘍(しこり)が見つかり病理診断が必要な場合、腫瘍に針を刺して検体を採取する「穿刺検査」をその場で行います。穿刺検査では、局所麻酔下にやや太い針を刺す「針生検」と、麻酔なしで細い注射器の針を刺す「穿刺吸引細胞診」のいずれかが一般的に行われます。
穿刺吸引細胞診では良性 / 悪性を鑑別することができ、針生検ではそれに加えて、悪性だった場合その特徴・タイプをも知ることができます。
穿刺は超音波で腫瘍を直接目視しながら実施します。体格にもよりますが、3-4mmの大きさがあればまず穿刺することができます。
近年、マンモグラフィによる乳がん検診で「微細石灰化病変」を指摘され、その中から早期のがんが発見されるケースが増えています。微細石灰化病変のうち病理診断が必要な場合、当科では「ステレオガイド下マンモトーム生検」を行っています。これは乳房を挟んだ状態で石灰化病変の位置(縦・横・深さ)を特定し、病変を直接穿刺・採取する精密な検査です。本検査はスキルを持ったレントゲン技師、臨床検査技師、看護師と共に行われ、きわめて早期の段階でがんを発見することに寄与しています。
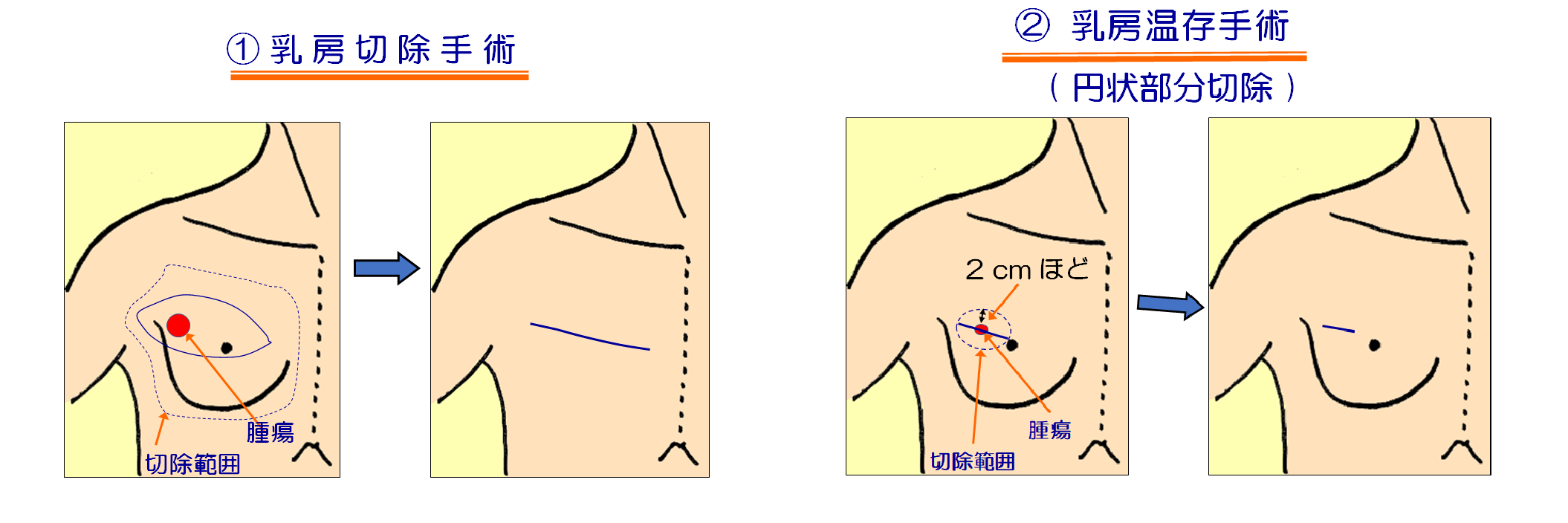
手術
乳がんの手術には大きく分けて乳房温存手術(部分切除)と乳房切除手術とがあり、腫瘍の大きさ、広がり、個数、体格などに応じて術式が選択されます。腫瘍の大きさが2cm前後であれば、多くの場合温存手術が可能です。温存手術では術後、温存した乳房に原則として放射線治療を行います(後述)。
乳房切除手術は腫瘍が大きい場合や離れた部位に多発している場合、また膠原病などの基礎疾患により放射線治療が困難なケースで選択されます。
がんのタイプや進行度によっては、手術優先ではなく化学療法をまず行い、そのあとで手術を行う方法もあります(術前化学療法)。術前化学療法のメリットは、
①腫瘍を小さくして温存手術を可能にすること
②化学療法で得られた効果を病理学的に判定し、その情報を術後の薬剤選択に生かせること
があげられます。近年、様々な特徴を持った新薬が開発され、術前化学療法の適応が拡大されつつあります。術前化学療は適応を十分に考慮した上で行われます。
腫瘍が広い範囲にわたり温存手術が困難な場合でも、比較的早期で一定の基準を満たしていれば、乳房全切除+「乳房再建手術」を行うことができます。当院は日本乳房オンコプラスティックサージャリー学会による再建手術の施設認定を受けており、弘前大学形成外科のご協力により、エキスパンダー(皮膚拡張器)を用いた再建手術が可能です。
乳房再建手術にはさまざまな選択肢がありますので、希望される方はどうぞご相談ください。
腋窩(脇の下)のリンパ節に対しては、標準治療であるセンチネルリンパ節生検を病理医との連携のもとに行っています。これにより一律のリンパ節郭清を回避することが可能となり、術後の腕の浮腫(むくみ)のリスクを減らすことが期待されます。
薬による治療(初期治療と再発時の治療 副作用への対応)
乳がんではがんのタイプや進行度に応じて、①内分泌療法薬、②化学療法薬(=抗がん剤)③標的治療薬などの薬を使い分けます。
初期治療で薬を使用する目的は、がん再発の危険を減らし治癒をめざすことにあります。乳がんのタイプで最も多いのは①内分泌療法が有効なもので(6-7割がこれに該当)、手術後5年(~10年)間、内分泌療法薬の服用が行われます。②化学療法(抗がん剤)は副作用も多くなりますが、期待される効果を得るためには治療強度を保つことが重要で、安易に薬の量を減らしたり、投与期間を延ばしたりしないことが必要です。③標的治療薬は近年新薬の開発が著しい領域で、新しい薬剤が次々に使用できるようになり、治療成績の向上が図られるようになりました。
一方がんが肺や肝臓、骨などに転移した場合(再発)、治療の目的は初期治療とは異なります。目的はがんを完全になくすること(治癒)ではなく、「生活の質を維持しながら、病気と上手に・長く付き合っていくこと」になります。使用する薬剤の種類は初期治療と同様(①②③)ですが、副作用に十分配慮し、減量や時には休薬もしながら治療を継続します。
薬剤に限らないことですが、治療方針を決める上で大切な基準は、患者さんにとってもっとも利益が多く、不利益が少ない方法は何かということです。標準治療*を基にして、さらには患者さんの年齢、基礎疾患、ライフスタイル、優先順位、生活信条など多くの要件を勘案し、その方個人にふさわしい治療方法をご一緒に考えて参ります。
化学療法の副作用に対しては、それらを和らげるためさまざまな「支持療法」が用意されており、これらの治療を適切に行うことで安心して治療が受けられる態勢をとっています。抗がん剤というと吐き気の強い薬、というイメージがあると思われますが、今では「制吐剤」の適切な使用によりそのようなイメージは過去のものになりつつあります。
化学療法は認定資格を持った看護師・薬剤師の常駐する「外来化学療法室」において、安全性に十分配慮しながら実施しています。
*標準治療:有効性と安全性が科学的に確認された、現時点でもっとも優れた治療方法
乳腺チームカンファランス
当科では、看護師、薬剤師、臨床検査検査技師、レントゲン技師、医師による多職種のチームカンファランスを定期的に行っています。
ご不明なことや不安なこと、また医師には直接話しづらいことでも、どうぞおそばにいるスタッフに気兼ねなくご相談ください。何なりとご説明させていただきます。

放射線治療
乳がんで放射線治療が行われるのは、まず温存手術が行われた後の温存乳房に対する治療です。放射線治療を行うことによって、温存した乳房からがんが再発する危険を1/3に減らす効果が期待できることから、温存手術の後に放射線治療を行うことが標準治療です。回数は、週5回×5-6回(計25-30回)で、1回の照射に要する時間は1分ほどです。
乳房切除が行われた場合は基本的には放射線治療は不要ですが、リンパ節転移が多くある場合や腫瘍の大きな場合には実施することが推奨されています。
このほか骨転移を生じたときの痛みの緩和や骨折の予防、脳転移の治療、がんが進行して乳房に潰瘍や出血を生じた場合などにも放射線治療が行われます。なお当院には放射線治療の設備がないため、弘前中央病院との緊密な連携のもとで治療を実施しています。
遺伝子の検査
BRCA1,2という遺伝子の変異が原因で乳癌や卵巣癌を発症することがあり、これを「遺伝性乳癌卵巣癌症候群(HBOC)」と呼びます。BRCA1,2の遺伝子に変異があるかどうかは血液検査で判定することができ、乳がんを発症した患者さんで適応(下記)を満たした方は当院で保険診療として検査を行うことができます。
検査の結果BRCA1, 2どちらかの遺伝子に変異が確認される割合は、乳がん患者さん全体の5%に相当します。遺伝子変異が確認された場合、卵巣がんと、(反対側の)乳がんを発症するリスクが高くなることが知られています。温存手術を行った場合、温存した乳房から新たながんが再度生じるリスクも高くなることから、手術では温存手術よりも乳房切除の方がより勧められます。また卵巣がんは早期発見が困難ながん種ですので、遺伝子変異のある場合は予防的な卵管卵巣切除が強く推奨されます。
遺伝子変異の情報は 1/2の確率で子供さんに引き継がれます。また血液型と同じように、一生涯変わることのない情報です。
乳がんと診断され、以下の項目に該当する方には検査を受けることをお勧めしています。しかし実際に検査を受けるか受けないかは、内容を十分ご理解していただいた上で、ご自身で決めていただくことになります。
*BRCA1/2遺伝学的検査が保険適応となる場合
①45歳以下で乳がんと診断された
②60歳以下でトリプルネガティブ乳がんと診断された
③両側乳がん、あるいは片側の乳房に複数の乳がんが見つかった
④男性乳がんと診断された
⑤卵巣がん、腹膜がんと診断された
⑥ご自身が乳がんと診断され、第3度近親者内に乳がん、卵巣がん、膵臓癌を発症した方がいる
診療実績
1.手術
-
2021年 2022年 2023年 2024年 2025年 乳がん手術(総数) 70例 65例 70例 74例 82例 温存手術(部分切除) 43 例 44例 45例 41例 56例 乳房全切除
27 例 18例 24例 33例 26例 乳房再建術*
ー 3例 1例 ー 2例 センチネルリンパ節生検 49 例 46例 54例 49例 60例 その他の手術** 11 例 14例 17例 29例 26例
* 乳房全切除(乳頭/皮膚温存)+エキスパンダ―挿入
**乳腺良性腫瘍手術、局所麻酔小手術、乳輪下膿瘍手術など
2.針生検 穿刺吸引細胞診
-
-
2021年 2022年 2023年 2024年 2025年 針生検 142例 143例 148例 157例 137例 穿刺吸引細胞診 80例 69例 76例 54例 60例
-
-
3.マンモトーム生検
-
-
2021年 2022年 2023年 2024年 2025年 実施数 16例 17例 7例 14例 11例 うち悪性 7例 5例 4例 5例 6例 悪性のうち非浸潤がん* 6例 4例 4例 5例 5例
* 非浸潤がん:がんの中でもきわめて早期のもの(ステージ0に該当)
-
-
4.マンモグラフィー
-
-
2021年 2022年 2023年 2024年 2025年 実施総数 1352例 1351例 1591例 1617例 1583例 診療分 669例 764例 807例 844例 777例 健診分 683例 587例 784例 773例 806例
-
-
5.超音波検査(検査科・自家*)
-
-
2021年 2022年 2023年 2024年 2025年 実施総数 302例 299例 336例 305例 875例 診療分 210例 217例 238例 196例 170例 健診分 92例 82例 98例 109例 116例 自家* 589例*
* 自家(外来で主治医が実施した分)は2025年から掲載
6.外来化学療法(のべ件数)
-
-
2021年 2022年 2023年 2024年 2025年 実施総数 523例 524例 535例 364例 589例 - * 術前・術後化学療法、転移再発症例
-
-
-
スタッフ紹介
| 氏名 | 平尾 良範 |
|---|---|
| 役職 | 科長 |
| 医籍登録年 | 1990年 |
| 取得資格等 |
|
| 氏名 | 八木橋 信夫 |
|---|---|
| 役職 | 非常勤応援医師 |
| 医籍登録年 | 1977年 |
| 取得資格等 |
|
受付時間
【休診日】土・日・祝日・年末年始
【 〇=診察日 △=診察日(備考参照) ★=要予約診察日】
| 診療科 | 診療曜日 | 受付時間 | 診察時間 | 備考 | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| 月 | 火 | 水 | 木 | 金 | |||||||
| 乳腺外科 | 新患 | 〇 | 〇 | 〇 | 〇 | 8:15~10:00 | 8:30~ | ♦ 乳がん検診で要精検となった方は事前電話予約が必要 | |||
| 再来 | 〇 | ★ | 〇 | 7:00~10:30 | |||||||
| 〇 | 〇 | 7:00~11:00 | |||||||||
| 診療科 | 診療予定 | 備考 | |
|---|---|---|---|
| リンパ浮腫外来 |
●乳がん手術後、リンパ浮腫を発症された方または発症が気になる方が対象となります。 毎週 火曜日(予約外来) 予約受付時間 8:15~17:00 診療時間 13:00~17:00 乳腺外科(内線4291)で予約を受付いたします。 |
保険外診療です。 他院で手術された方は、紹介状をお持ちください。 |
|